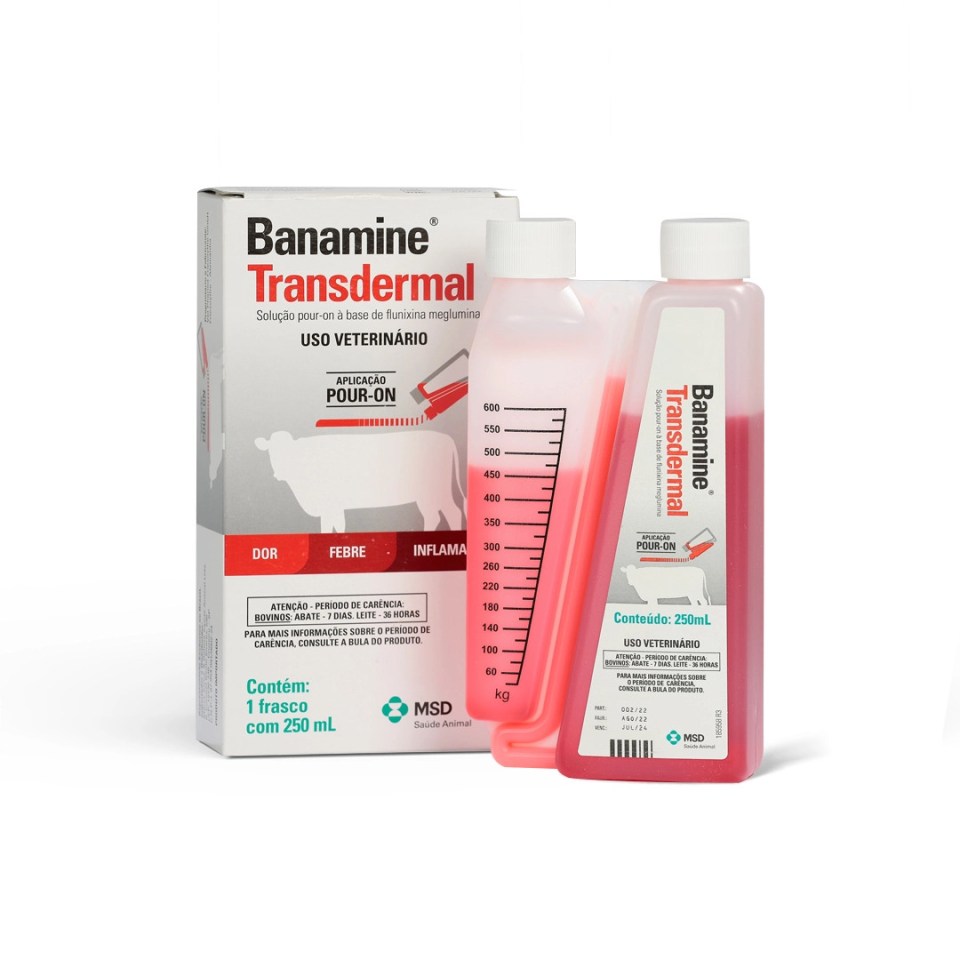
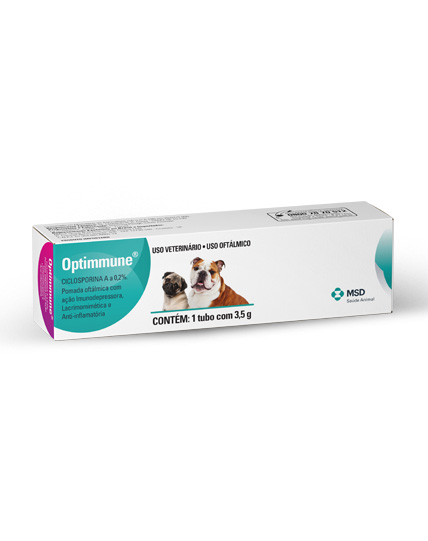
Informe-se sobre os produtos destacados deste mês
Líder no setor de Saúde Animal
Somos uma empresa global centrada na investigação e desenvolvimento, fabrico e comercialização de uma vasta gama de medicamentos e serviços veterinários. Oferecemos uma das mais inovadoras carteiras de produtos da indústria, incluindo produtos de prevenção, tratamento e controlo de doenças para a maioria das espécies de produção e companhia.
Explorar por espécie

Pecuária

Suinocultura

Avicultura

Aquicultura

Cães e Gatos
A saúde é equilíbrio, a saúde é bem-estar.
Hoje, mais do que nunca, renovamos nosso compromisso porque
temos um compromisso com a saúde de todos.
Por isso, na MSD Saúde Animal, trabalhamos incansavelmente
para levar bem-estar a todos os cantos.
Leia os nossos blogs especializados

Onde encontrar nossos produtos
Confira nosso diretório comercial
Acompanhe aqui o status do seu pedido

“A ciência para animais mais saudáveis™”